Baustelle im Krankenhaus#
Zusammenfassung#
Krankenhäuser sind hochkomplexe, technische Einrichtungen, die rund um die Uhr in Betrieb stehen. Gleichzeitig sind sie kontinuierlich einem strukturellen und technologischen Wandel unterworfen. Die Notwendigkeit zur baulichen Anpassung ergibt sich aus medizinischen Fortschritten, neuen gesetzlichen Vorgaben oder schlicht dem Alter der Infrastruktur. Besonders herausfordernd ist der Umbau klinischer Bereiche im laufenden Betrieb, da dort sowohl hygienische Standards als auch ein funktionierender klinischer Ablauf aufrechterhalten werden müssen.
Dieses Paper beleuchtet die organisatorischen, hygienischen und logistischen Herausforderungen eines Umbaus im laufenden klinischen Betrieb und zeigt Lösungsansätze auf. Exemplarisch dient dabei ein realisierter Umbau eines OP-Trakts in mehreren Bauetappen als praxisnahes Beispiel.
Planung#
Beteiligte Akteure – Stakeholder#
Der Umbau eines Krankenhausbereichs findet nicht losgelöst vom Klinikbetrieb statt. Er betrifft nicht nur Bauherren und Architekten, sondern eine Vielzahl von Stakeholdern innerhalb (spätere Anwender, Haustechnik, Verwaltung, Patienten, …) und außerhalb (Klinikbetreiber, überregionale Versorgung, …) des Hauses.
Auf medizinischer Seite müssen die Anwender, sowohl von medizinischer als auch pflegerischer Seite, als auch die Verwaltung frühzeitig eingebunden werden. Ihre Anforderungen an Raumaufteilung, Materiallogistik und Abläufe sind entscheidend für eine spätere funktionale Nutzung.
Nicht vergessen darf man auf die unterstützenden Dienste: Darunter fallen zum Beispiel der Reinigungsdienst oder die Logistik. Hier kann erschwerend sein, dass diese Dienstleistungen häufig an externe Firmen ausgelagert werden. Nichts desto trotz verfügen diese Dienste über nicht zu unterschätzendes Wissen über die Abläufe in den Bereichen (Entsorgungswege, …) und haben, vor allem den Reinigungsdienst betreffend, spezielle Anforderungen (Armaturen, Lager, Rundspülanlagen, …).
Die Organisation des Projekts bzw. der Baustelle an sich ist individuell und abhängig von den Ausschreibungs- und Vergabebedingungen sowie von regionalen baurechtlichen Vorgaben. Auf Seiten der Bauausführung sind i.d.R. Generalplaner und -unternehmer, Poliere und die örtliche Bauaufsicht involviert. Hinzu kommen noch Vertreter der unterschiedlichen Gewerke und ausführenden Firmen.
Note
Die Praxis zeigt, dass ein erfahrener Generalplaner, eine motivierte örtliche Bauaufsicht, ein guter Polier mit Handschlagsqualität und ein umsichtiger Vertreter der Bauherren Schlüsselpositionen für ein erfolgreiches Projekt darstellen.
Wichtig sind auch die technischen Abteilungen des Hauses – von der Betriebsfeuerwehr über die Haustechnik bis hin zu Medizintechnik, IT und Verwaltung – je nach Art des Projekts. Die Betriebsfeuerwehr ist oft ein wichtiger Dreh- und Angelpunkt im laufenden Baubetrieb. Da oft besondere Brandschutzmaßnahmen erforderlich sind (Deaktivierung von Brandmeldeanlagen, Meldung von brandschutzrelevanten Arbeiten etc.), ist sie oft gut über den jeweiligen Baufortschritt unterrichtet und macht u.U. regelmäßige Kontrollgänge. Eine gute Gesprächsbasis und ein regelmäßiger Austausch zwischen dem Hygieneteam und der Betriebsfeuerwehr kann daher sehr hilfreich sein.

Fig. 1 Die Betriebsfeuerwehr als Nachrichtendienst des Hygieneteams: Bei einem Rundgang fiel auf, dass sich eine Staubschutzplane gelöst hatte. [₢ Sebastian Gabriel, ℓ MfG]#
Das Hygieneteam nimmt bei Bauvorhaben eine Sonderstellung ein: Es hat ein gesetzliches Mandat gem. § 8a Abs. 4 5. Satz des Kranken- und Kuranstaltengesetzes (KaKuG), wonach es bei sämtlichen baulichen Maßnahmen verpflichtend zu beteiligen ist.
Important
§ 8a Abs. 4 KaKuG:
Das Hygieneteam ist auch bei allen Planungen für Neu-, Zu- und Umbauten und bei der Anschaffung von Geräten und Gütern, durch die eine Infektionsgefahr entstehen kann, beizuziehen.
Planungsunterlagen und Visualisierung#
Die Abstimmung zwischen den Beteiligten wird maßgeblich durch die Qualität der Planungsunterlagen beeinflusst. Klassische 2D-Pläne sind der Klassiker und weit verbreitet. Die Erfahrung zeigt aber, dass viele Menschen nicht im Plan-Lesen geübt sind und eine eher schlechte räumliche Vorstellung basierend auf zweidimensionalen Planunterlagen entwickeln.
Eine Möglichkeit, die heutzutage schon relativ einfach zu realisieren ist, sind computergenerierte 3D-Renderings. Sie ermöglichen eine Visualisierung und ermöglichen auch anschauliche Experimente, um Raumaufteilungen, Einrichtungen und Abläufe optimieren zu können. Insbesondere für nicht-technisch Versierte bieten niederschwellige Angebote neue Möglichkeiten in der Gestaltung.
Derartige Planungen können von auf Gebäudesimulation spezialisierten Unternehmen durchgeführt werden. Steht dies nicht zur Verfügung, gibt es auch die Option von “Consumer-grade” Raumplanungs-Software, die bereits beachtliche Möglichkeiten bieten kann. Ein Beispiel hierfür ist die Software Sweet Home 3D, welche als Open Source Software kostenfrei zur Verfügung steht und auch den Import von Objekten aus 3D-Datenbanken erlaubt. Derartige 3D-Datenbanken stellen Modelle von Einrichtungsgegenständen, darunter auch z.B. OP-Tische oder andere medizinische Geräte, mitunter kostenfrei, zur Verfügung.
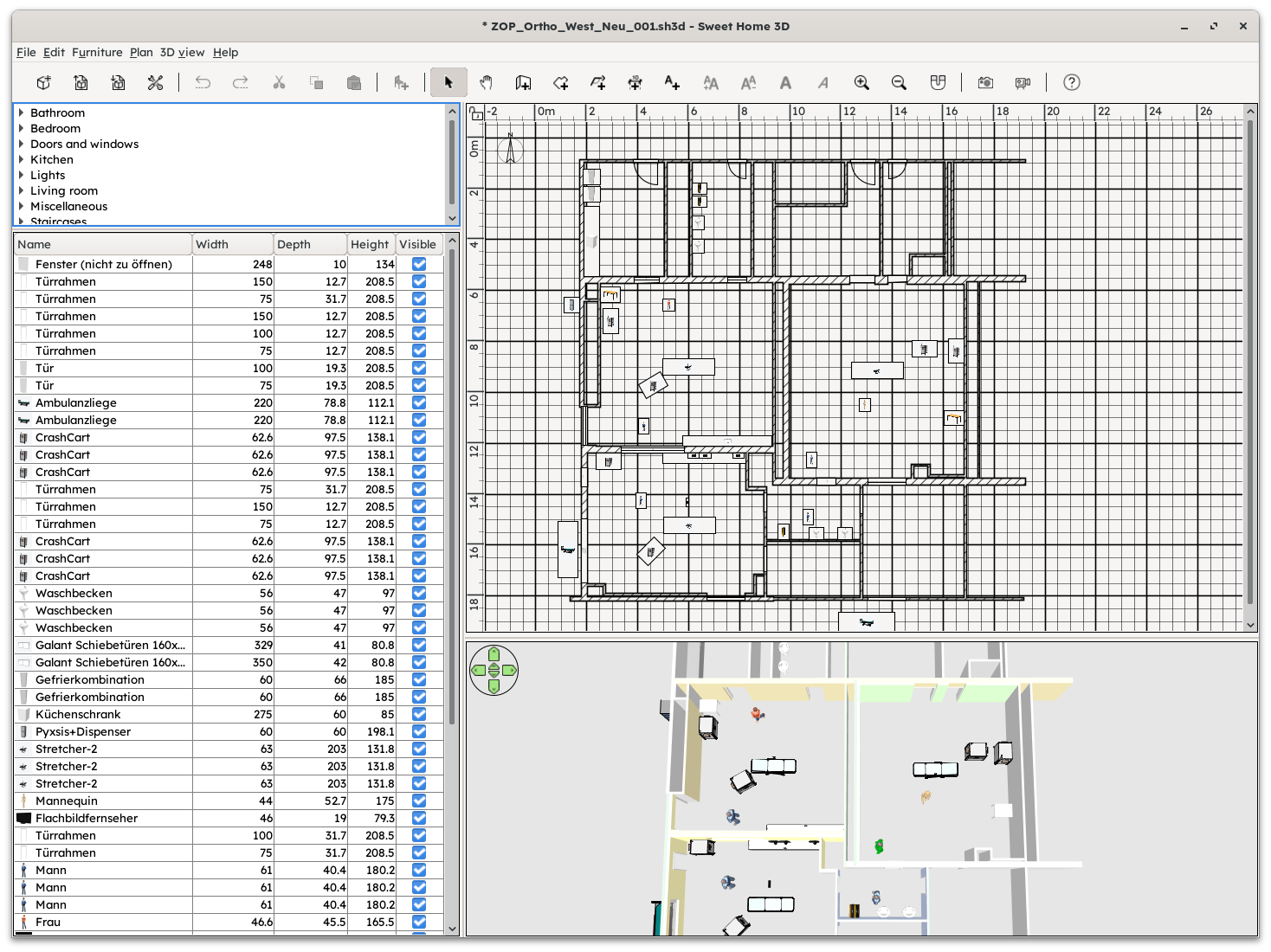
Fig. 2 Planung eines Teilbereichs eines OP-Traktes mit der Software Sweet Home 3D ; Vom Nachzeichnen eines 2D-Plans …#
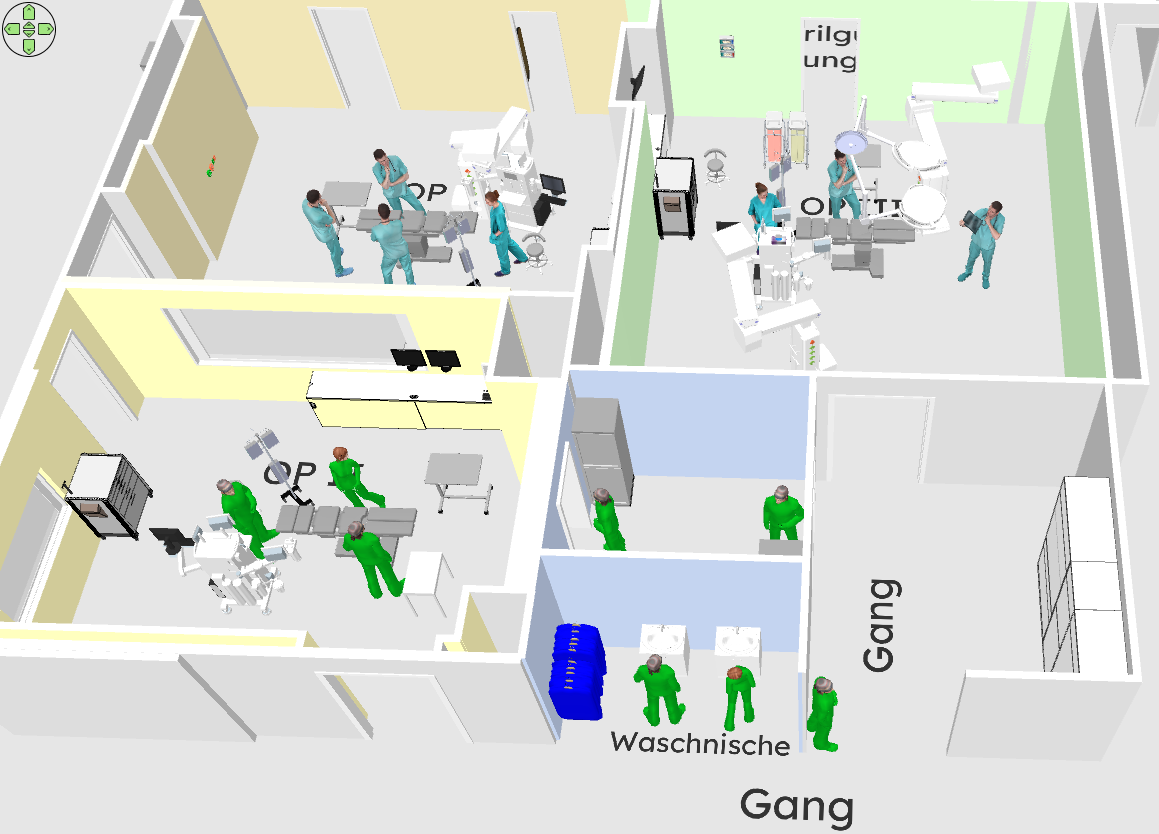
Fig. 3 … kann man auf einfache Weise ein 3D-Rendering erhalten und mögliche Raumaufteilungen unkompliziert durchspielen. Importierte Einrichtungsgegenstände ermöglichen eine realistische Raumplanung, z.B. hinsichtlich der Ausrichtung der OP-Tische.#
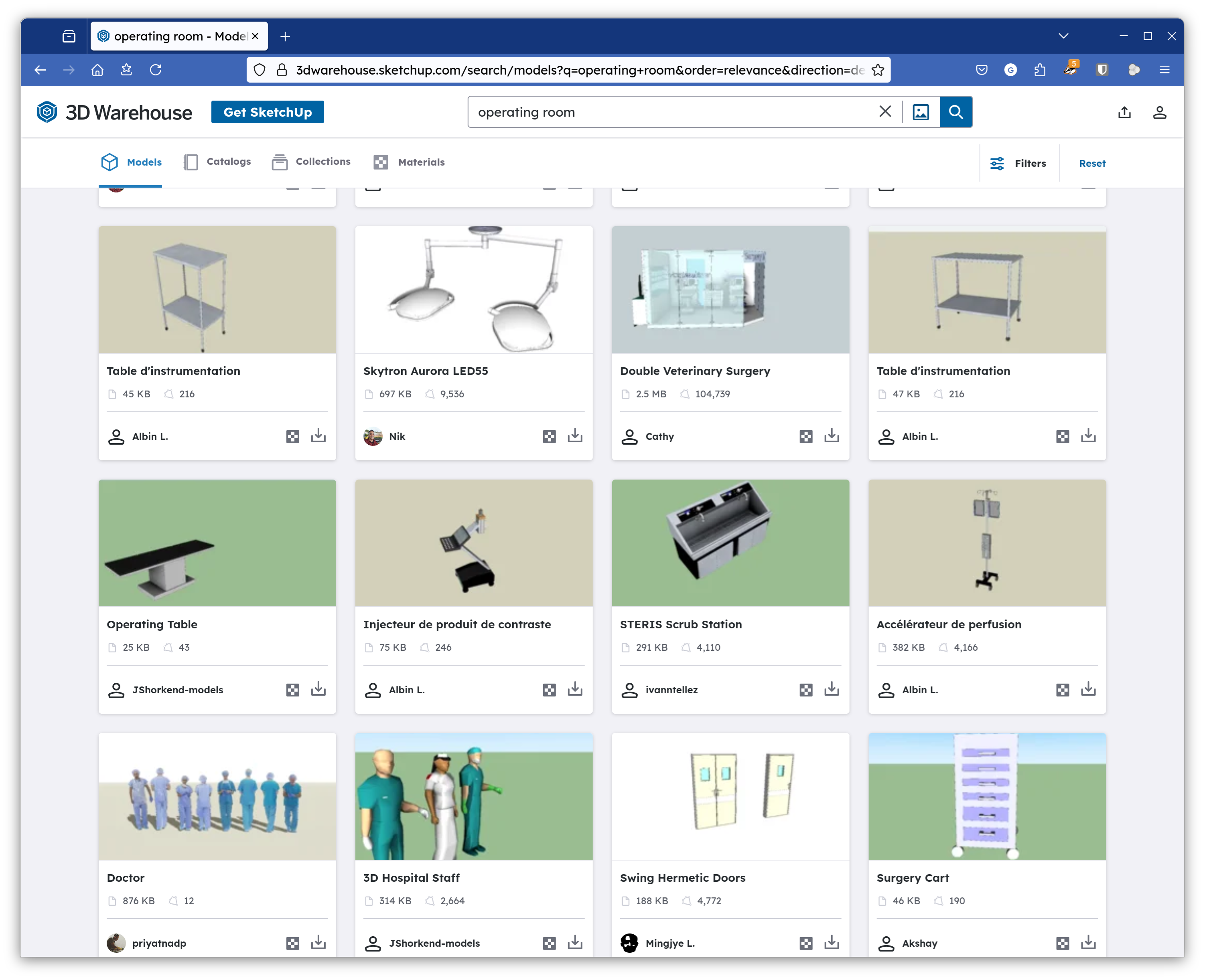
Fig. 4 3D-Modelle zum Thema “operating room” in der Bibliothek 3D Warehouse#
Raumklassifikation und normative Anforderungen#
Eine wesentliche Aufgabe – und Voraussetzung – ist die Festlegung der Raumklassen. Während die Unterscheidung von Verwaltungs-, Personal- und Patientenbereichen oft noch relativ einfach ist, so wird die Sache kniffliger in Räumen, in denen mehr passieren soll, als nur einen Patienten “abzulegen” (vulgo “Bettenzimmer”). Sobald irgendwelche Eingriffe vorgenommen werden, ist Vorsicht geboten:
Handelt es sich um ein Untersuchungszimmer?
Werden invasive Tätigkeiten durchgeführt?
Gilt es als Behandlungszimmer? Oder als Eingriffsraum? Oder sogar als Operationsraum?
Wer sich mit dem Thema beschäftigt stellt schnell fest, dass die Abgrenzung zwischen verschiedenen Raumkategorien im allgemeinen etwas schwammig ist und vor allem regional unterschiedlich sein kann. Es empfiehlt sich daher, die einschlägigen Regularien des jeweiligen Bundeslandes zu Rate zu ziehen (z.B. in Niederösterreich der Leitfaden Hochbau und Hygiene Planung, Errichtung und Betrieb von NÖ Krankenanstalten. [🕮 NOELR LeitHoHy]).
Im Kontext eines OP-Trakts stellt sich speziell häufig die Frage, ob ein Raum als vollwertiger OP oder lediglich als Eingriffsraum klassifiziert werden soll. Diese Entscheidung hat weitreichende Konsequenzen für bauliche Standards, Lüftungstechnik, Hygienemaßnahmen und Nutzung.
Eine zentrale Rolle spielt hierbei die Raumlufttechnik, da die ÖNORM H 6020, welche in Österreich den technischen Standard für raumlufttechnische Anlagen in medizinisch genutzten Bereichen darstellt, Raumklassen und deren Verwendung definiert. Als zentraler Industriestandard ist sie somit regelhaft Grundlage von Ausschreibungen und Bescheiden.
Raumklassen im Überblick#
Für die Raumklassifikation ist die Raumlufttechnik (RLT) von entscheidender Bedeutung. Die gemäß ÖNORM H 6020 (Lüftungstechnische Anlagen für medizinisch genutzte Räume [🕮 OeNORM H 6020:2024-03]) verfolgt das Ziel, hygienisch sensible Räume nach ihrem Infektionsrisiko und ihrer Funktion zu kategorisieren, siehe Table 1. Die Kategorisierung hat Auswirkungen auf die Anforderungen hinsichtlich:
Luftwechselrate
Druckverhältnisse (Über- bzw. Unterdruck)
Richtlinien zur Luftführung und Filtration
Ferner heisst es: “Die Zuordnung von Operationen und Eingriffen zu den Raumklassen ist im Zuge der Planung mit dem Sachverständigen für Hygiene bzw. mit dem Hygieneteam festzulegen.” [🕮 OeNORM H 6020:2024-03] Hierbei wird speziell auf ein Positionspapier der Österreichische Gesellschaft für Hygiene, Mikrobiologie und Präventivmedizin (ÖGHMP) verwiesen, welches hierbei eine Hilfestellung geben soll [🕮 OeGHMP RLT 2024].
Weitere relevante Quellen zur Orientierung können sein:
Fachgesellschaften
🕮 KRINKO pOP WI 2018: KRINKO: Prävention postoperativer Wundinfektionen
Deutsche Gesellschaft für Allgemeine und Krankenhaus-Hygiene:
🕮 DGKH RLT 2023: Krankenhaushygienische Leitlinie für die Planung, Ausführung, und Überwachung von Raumlufttechnischen Anlagen für OP-Bereiche und Eingriffsräume
🕮 DGKH EGR 2021: Bauliche und funktionelle Anforderungen an Eingriffsräume
Eine gute, praktikable Quelle stellt auch die Richtlinie 28, “Anforderungen an OP-Räume, Eingriffsräume und Behandlungsräume invasiv”, der Magistratsabteilung 15 der Stadt Wien dar [🕮 MA15 HRL 28]. In ihr finden sich zahlreiche Beispiele, welche Operationen welcher Raumklasse zuzuordnen sind.
Important
Bei der Raumklassifizierung in OP-Bereichen sind folgende Werke hilfreich:
ÖNORM H 6020
Positionspapier der ÖGHMP “Hygiene-Anforderungen an lüftungstechnische Anlagen für Operationsräume in Gesundheitseinrichtungen” [🕮 OeGHMP RLT 2024]
MA 15: “Anforderungen an OP-Räume, Eingriffsräume und Behandlungsräume invasiv” [🕮 MA15 HRL 28]
Die Wahl der Raumklasse hat entscheidenden Einfluss auf:
Baukosten und Betriebskosten
Hygienekonzept: Schleusensysteme, Oberflächenmaterialien, Reinigung
Zulassung und Abnahme durch Behörden
Langfristige Flexibilität und Nutzungsänderungen
Klasse |
Anwendungsbereich |
Zuluft / Schutzzone |
Druckniveau |
|
|---|---|---|---|---|
H1 OP und Räume für Instrumentenvorbereitung |
H1a |
OP mit def. Schutzzone für Eingriffe, bei denen ein besonderer Schutz des OP-Gebiets angezeigt ist (Fremdmaterialimplantate, Knochen- und Weichteileingriffe) |
TAV-Zuluft, Schutzzone mind. 8 m² |
leichter Überdruck OP-Raum → Nebenräume |
H1b |
OP-Raum mit definierter Schutzzone <8 m² (bauliche Gründen, Sanierung) |
TAV-Zuluft, Schutzzone mind. 6 m² |
w.o. |
|
H1c |
OP-Raum ohne definierte Schutzzone für Eingriffe ohne besondere Relevanz luftgetragener Mikroorganismen |
TVS-Zuluft; keine Schutzzone gesichert |
w.o. |
|
H1d |
Instrumentenvorbereitung für Sterilgut |
TAV-Zuluft; Schutzbereich durch Hygieneplanung festzulegen |
abhängig von baulichen Gegebenheiten |
|
H2 |
H2a |
Reine Bereiche (Schutzzone) in Verbrennungseinheiten |
gemäß Abschnitt 5.12 |
Überdruck mindestens 6 Pa |
H2b |
Reine Bereiche in Patientenzimmern für Sonderbehandlungen (z. B. Knochenmarktransplantation) |
– |
– |
|
H2c |
Eingriffsräume (z. B. für interventionelle Angiographie) |
– |
– |
|
H3 Quellenisolierung |
Quellenisolierung (z. B. Isolierzimmer, Isotopenräume, Dekontaminationsräume, Lager für radioaktive Abfälle) |
– |
Unterdruck mindestens 6 Pa |
|
H4 Sonst. hyg.-relevante Räume |
Sonstige hygienisch relevante Räume (z. B. invasive Behandlungsräume, Dialyse, Intensivstationen) |
– |
Schutzdruckhaltung nicht erforderlich |
|
OP-Nebenräume |
– |
leichter Unterdruck ggü. OP-Raum |
Eine häufige Diskussion in der Praxis ist die Überdimensionierung von Räumen, z. B. durch Einbau einer TAV-Anlage in Operationsräumen, in denen nur einfache chirurgische Eingriffe durchgeführt werden. Dies führt zu erhöhten Kosten bei oft fraglichem Zusatznutzen.
Jedoch kann eine “zu maßgeschneiderte” Raumklassifikation zu einem Verlust der Flexibilität im laufenden OP-Betrieb führen (Parallelisierung von Eingriffen bei freiwerdenden OP-Kapazitäten eventuell aufgrund der Raumklassifizierung und Art des Eingriffs dann nicht möglich). Dies ist insbesonders in OP-Bereichen zu beachten, die auch für die unfallchirurgische Akutversorgung zuständig sind. Hier kommt es oft zu einem ungeplanten OP-Bedarf für Eingriffe, die gemäß 🕮 OeNORM H 6020:2024-03 einer Raumklasse H1a, und damit einer TAV-Einrichtung, bedürfen.
Tip
Eine Überdimensionierung der raumlufttechnischen Anlagen (RLT) kann unnötige Kosten in Anschaffung und Betrieb verursachen.
Eine zu restriktive Raumklassifikation kann jedoch die dispositive Flexibilität einschränken und vermeidbare räumliche Flaschenhälse im OP-Betrieb schaffen.
Exkurs: Turbulenzarme Verdrängungsströmung (“TAV-Decke”)#
Im Gegensatz zur konventionellen Mischlüftung, bei der die Luft diffus und turbulenzreich im Raum verteilt wird, basiert die TAV auf einer gerichteten, laminaren Luftströmung von oben nach unten. Ziel ist die Schaffung eines “Schutzraumes” über dem OP-Gebiet, in dem ein konstanter Luftstrom mit minimaler Verwirbelung alle Schwebstoffe – einschließlich Keime – verdrängt und nach unten aus dem Raum abführt.
Ihre Anwendung wird insbesondere bei hochsterilen Eingriffen empfohlen, bei denen eine Infektion schwerwiegende Folgen haben könnte (klassisch: Implantation von Fremdmaterial in Gelenken). Die Rationale einer TAV-Anlage liegt in der Reduktion der Partikel- und Keimzahl im OP-Feld und soll somit die Rate an Surgical Site Infections senken.
Eine wirksame TAV erfordert bereits in der Planungsphase die enge Abstimmung zwischen:
Architektur (Höhe des Raumes, Deckenlast)
Haustechnik (Zuluftmengen, Rückluftführung)
Hygiene (Strömungszonen, Einrichtungsgegenstände)
Medizintechnik (Positionierung OP-Tisch, Leuchten)
Die Raumhöhe muss ausreichend dimensioniert sein, um den erforderlichen Abstand zwischen Auslassfläche und OP-Tisch zu gewährleisten. Umliegende Einbauten (OP-Leuchten, Monitore, Personen) dürfen den Luftstrom nicht signifikant stören.
Trotz ihrer hygienischen Vorteile sind TAV-Anlagen kein Allheilmittel:
Kostenintensiv in Bau und Betrieb
Hoher Energieverbrauch durch große Luftmengen
Nutzen in manchen Indikationen (z. B. Allgemeinchirurgie) umstritten
Die Entscheidung für eine TAV sollte daher indikationsbasiert und nicht pauschal getroffen werden. Eine differenzierte Risikoanalyse ist Teil der hygienerelevanten Bauplanung und kann nur in Kenntnis des Betriebsorganisationskonzepts (“welche Operationen werden in welchen Operationsräumen durchgeführt”) werden.
Important
Unabhängig von der evidenzbasierten Sinnhaftigkeit von TAV-Decken: Ausschlaggebend ist nicht zuletzt, welches Normungswerk einer Ausschreibung zu Grunde liegt bzw. von der Behörde gefordert wird.
Dies wird in Österreich die ÖNORM H 6020 sein, und somit auch die darin definierten Anforderungen an die jeweiligen Raumklassen.
Organisation und Qualitätssicherung während der Bauarbeiten#
Zugänge zur Baustelle#
Vom Zugang zur Baustelle hängt ab, inwieweit primär nicht von den Baumaßnahmen betroffene Einheiten doch in Mitleidenschaft gezogen werden. Er erfolgt idealerweise über außenliegende Öffnungen oder isolierte Korridore ohne Patientenverkehr. Dadurch kann verhindert werden, dass kontaminierte Baustellenbereiche mit dem klinischen Regelbetrieb in Berührung kommen. Freilich bleibt das in den meisten Fällen ein Wunschdenken. Dennoch kann oft durch Maßnahmen wie zeitlicher Taktung, Absperrungen und Umleitungen, Zuweisung von Liften oder externe Baustellenaufzüge etc. die Auswirkungen auf Drittbereiche reduziert werden.

Fig. 5 Baustellenzugang über die Außenhaut mittels einer Behelfsbrücke. [₢ Sebastian Gabriel, ℓ MfG]#
Staubschutzmaßnahmen#
Staubschutzmaßnahmen stellen einen integralen Teil der baubegleitenden Maßnahmen dar. Sie gestalten sich je nach Art des baulichen Maßnahmen und der Art der umgebenden Bereiche. Besonders kritisch sind staubbildende Maßnahmen im Mauerwerk (Kernbohrungen, Stemmarbeiten).
Staubschutzwände sowie Staubschutzplanen gehören zum Standardrepertoire. Ziel ist es immer, diese möglichst dicht auszugestalten. Dies klingt leichter als praktisch ausgeführt: Speziell Zwischendecken können hier einen Strich durch die Rechnung machen.

Fig. 6 Zwischendecken … [₢ Sebastian Gabriel, ℓ MfG]#

Fig. 7 … sind der Feind einer Staubschutzwand. [₢ Sebastian Gabriel, ℓ MfG]#
Ein weiterer wesentlicher Faktor ist die Raumlufttechnik: Diese soll so geschalten sein, dass zur Baustelle hin ein Überdruck herrscht, d.h. die Zuluft auf der Baustelle muss abgestellt werden.

Fig. 8 Gut: Die planen wölben sich in Richtung der Baustelle. [₢ Sebastian Gabriel, ℓ MfG]#
Die initiale Abnahme sollte von mindestens zwei Personen durchgeführt werden (baustellenseitig und auf der reinen Seite) und umfasst die optische Begutachtung und idealerweise die Beprobung mittels Rauchröhrchen, um Undichtigkeiten speziell entlang von Versiegelungen/Klebestreifen aufzuspüren.
Important
Vor Verwendung von Rauchröhrchen ist mit der Betriebsfeuerwehr Rücksprache zu halten und ggfs. die Rauchmeldeanlage des betreffenden Bereichs für die Dauer des Einsatzes zu deaktivieren!
Im weiteren Verlauf sind regelmäßige Inspektionen wichtig. Die fortlaufende Kommunikation mit dem Bau- und Klinikpersonal vor Ort ist entscheidend.
 Rauchröhrchen
Rauchröhrchen
 Bedenke: Rauchmeldeanlage
Bedenke: Rauchmeldeanlage
Fig. 9 Dichtigkeitsprüfung mittels Rauchröhrchen [₢ Sebastian Gabriel, ℓ MfG]#
Stellungnahmen#
Stellungnahmen sind sowohl während der Planung, als auch während des Baufortschritts eine oft lästige, aber dennoch wichtige Aufgabe des Hygieneteams. Dabei ist jedoch strikt zu beachten, den eigenen Kompetenzbereich nicht zu überschreiten. Eine gutachterliche Tätigkeit gehört nicht zum Aufgabenbereich des Hygieneteams.
Während im Planungsstadium durch Stellungnahmen gegenüber der Behörde dokumentiert werden soll, dass das Hygieneteam in den Planungsprozess einbezogen wurde, kommt während der operativen Phase ihnen auch eine forensische Bedeutung zu. Häufig betrifft dies die Begutachtung und Abnahme von Staubschutzmaßnahmen oder anderen organisatorischen Planungen (Änderung der Baustellenzugänge etc.).
Im Streitfall kann eine gute Dokumentation in den Stellungnahmen entscheidend sein.
Bewährt hat sich die Gliederung in:
Beschreibung des Projekts bzw. der gegenständlichen Projektphase, am besten mit Bezug auf die relevanten Plandokumente
Zu bewertende durchgeführte Maßnahmen durch Dritte
Beschreibung der Methodik der Evaluierung (Was wurde wo inspiziert, Rauchröhrchenprobe etc.)
Ergebnisse
Schlußfolgerungen, Auflagen
Die Verwendung von Checklisten kann hier hilfreich sein.

Fig. 10 Stellungnahmen werden zur Routine: Abnahme einer Staubschutzeinrichtung [UK Krems, ℓ MfG]#

Fig. 11 Zurück an den Start: Negative Stellungnahme des Hygieneteams nach Begutachtung einer Staubschutzeinrichtung: Die Zuluft war im Baustellenbereich noch eingeschaltet. [UK Krems, ℓ MfG]#
Materialeinbringung#
Materialeinbringung sind ein oft unumgänglicher Störfaktor von Barrieremaßnahmen zum Staubschutz. Es muss von Anfang an klar definiert und kommuniziert werden, wie das Prozedere für das Öffnen und Schließen von Staubschutzbarrieren ist. Idealerweise werden Materialeinbringungen rechtzeitig bei der örtlichen Bauaufsicht durch die ausführenden Firmen angemeldet und das Hygieneteam von dieser verständigt. Im gegenseitigen Einvernehmen sind dann die Termine für die Öffnung, Einbringung, Verschluss und Neuabnahme der Staubschutzmassnahmen zu koordinieren.1Es ist in der Praxis leider beinahe regelhaft damit zu rechnen, dass Lieferanten über die Absprachen keine Kenntnis haben, ebensowenig wie sie über die festgelegten Zugangswege o.ä. Bescheid wissen. Jede temporäre Öffnung von Staubbarrieren zur Einbringung von Geräten oder Materialien muss klar koordiniert, dokumentiert und ggfs. neu abgenommen werden.
Notfallkonzepte#
Manche Krisensituationen sind mit etwas Phantasie vorhersehbar. Szenarien wie sichtbare Staubablagerungen, Ausfälle der Raumlufttechnik oder der Stromversorgung müssen durch klare Notfallkonzepte abgedeckt sein. Auch das Erkennen von Staubablagerungen in sensiblen Bereichen oder dem versehentlichen Durchbrechen von Staubschutzmaßnahmen bedarf hinsichtlich der Reaktion einer vorausschauenden Planung. Die Notfallkonzepte müssen in enger Zusammenarbeit mit den jeweiligen Bereichen erstellt werden und klare Kommunikations- und Meldeketten definieren:
Wer verständigt wen?
Wie sind die Ansprechpartner erreichbar?

Fig. 12 Beispiel eines Notfallkonzepts [UK Krems, ℓ MfG]#
Kommunikation mit der Baustelle#
Die Kommunikation mit der Baustelle ist ein essentieller Faktor. Wichtig ist es, klinikinterne Ansprechpartner (z.B. Bereichsleitung, Stationsleitung etc.) zu definieren, welche ihrerseits einen definierten Ansprechpartner auf der Baustelle haben. Bewährt hat sich die Einrichtung eines “Baustellentelefons”, also eines Funktionstelefons, über welches die definierte Ansprechperson erreichbar ist.
Lärm#
Lärm ist ein nahezu ubiquitärer Begleiter von Baumaßnahmen, dem kaum zu entkommen ist. Einerseits gibt es in einem Krankenhaus keinen “richtigen” Zeitpunkt für lärmerzeugende Maßnahmen, andererseits können an die Substanz gehende Arbeiten, wie Stemmarbeiten oder Kernbohrungen, durch den Körperschall von modernen Betonbauten auch vermeintlich weit abgelegene Bereiche in der Klinik betreffen.
Lärm lässt sich demnach nicht abstellen, aber verwalten und planen.
Bewährt haben sich die Vorankündigung von besonders lärmintensiven Arbeiten, sowie die Einführung von Lärmschutzprotokollen, in welchen die Gewerke lärmerzeugende Maßnahmen dokumentieren und koordinieren sollen. Dies ändert zwar nichts an der Notwendigkeit der Durchführung von lärmintensiven Maßnahmen, aber geben den Leidenden zumindest die Illusion, eine gewisse Kontrolle darüber zu haben und nicht einer völligen Willkür seitens der Baustelle zu unterliegen.

Fig. 13 Lärmschutzprotokoll [UK Krems, ℓ MfG]#
Kontrollen#
Regelmäßige optische Kontrollen der Staubschutzmaßnahmen sowie des Baufortschritts sind unumgänglich. Häufig stellt sich die Situation an Ort und Stelle anders dar als in den Bausprechungen berichtet wurde. Typische hygienerelevante “Aha”-Erlebnisse können sein:
Vorzeitiges Befüllen von Wasserleitungen ohne Spülplan
Ungeplante Durchbrüche in Nicht-Baubereiche
Undichte oder entfernte Staubschutzmaßnahmen
Planabweichungen
Materialabweichungen
Fehlerhafte Ausführungen
Abweichen von festgelegten Routen für den Zu- und Abtransport von Material
Ungeschützte Schuttablagerung mit sekundärer Staubentwicklung (Mulden mit Abbruchmaterial müssen abgedeckt werden!)
U.v.a.m.

Fig. 14 Optische Kontrolle der Klebestreifen einer abgeklebten Türe. [₢ Sebastian Gabriel, ℓ MfG]#
Tip
Bei Begehungen im Baustellbereichen ist unbedingt auf geeignete Schutzkleidung, insbesonders auf festes Schuhwerk mit durchtrittsicherer Sohle, zu achten.
Luftmessungen#
Die Qualität der Raumluft spielt in sensiblen Krankenhausbereichen wie Operationssälen, Eingriffsräumen und Intensivstationen eine entscheidende Rolle für die Patientensicherheit. Partikel- und Luftkeimmessungen dienen als Surrogatmarker der Raumluftqualität und können einen Indikator für die Wirksamkeit von Staubschutzmaßnahmen darstellen.
Dabei kommen insbesondere zwei Verfahren zum Einsatz:
Luftpartikelmessung zur Bestimmung der Anzahl nicht-biologischer Schwebepartikel
Luftkeimsammlung zur Erfassung potenziell infektiöser Mikroorganismen
Diese Methoden verfolgen unterschiedliche Ziele, ergänzen sich jedoch in der Praxis.
Ein wesentliches Problem, unabhängig von der Methodik, stellen die realen Umstände dar: Um eine repräsentative Messung durchzuführen, sollte diese “zu Bürozeiten”, also während des Betriebs auf der Baustelle erfolgen. I.d.R. wird aber in den klinischen Bereichen gerade in dieser Zeit gearbeitet, somit ist eine von äußeren Einflüssen und möglichst standardisierte Messstellung in der Praxis nicht erreichbar. Damit sind aber auch die in der Literatur und in Normen festgelegten Richt- und Grenzwerte, welche sich i.d.R. auf artifizielle, störungsfreie und standardisierte Messmethodiken beziehen, in der Praxis wertlos.
Um dem zu begegnen und eine Aussagekraft im lokalen Kontext und im Verlauf zu ermöglichen, sind Messungen vor Beginn der Baumassnahmen und damit die Erstellung einer lokalen “Baseline” unerlässlich. Ebenso wichtig sind ein strukturierter Messplan und eine konsistente Methodik (Definition der Messpunkte, Anzahl der Messungen, ggfs. Mittelungsverfahren etc.).
Important
Voraussetzungen für Luftmessungen während des klinischen Betriebs sind:
Strukturierter Messplan
Konsistente Methodik
Erstellung einer Baseline vor Beginn der Messungen!
Richtwerte, die z.B. für die Validierung von RLT-Anlagen gedacht sind, können nicht für Messungen während des klinischen Betriebs herangezogen werden!
Werden Bereiche beurteilt, welche nicht über HEPA-filtrierte Zuluft verfügen, ist auch die gleichzeitige Referenzmessung der Außenluft zur Beurteilung wichtig!
Luftpartikelmessung#
Die Luftpartikelmessung dient der quantitativen Bestimmung von Schwebepartikeln in einem definierten Luftvolumen, unabhängig davon, ob diese Partikel eine infektiologische Relevanz haben. Sie wird mit einem optischen Partikelzähler durchgeführt und erfasst die Anzahl von Schwebepartikeln in einem definierten Luftvolumen und klassifiziert diese nach ihrer Größe, z.B. ≤0,3 µm, ≤0,5 µm, ≤1 µm, ≤2, ≤5 µm, ≤5 µm und ≤10 µm. Diese Messung dient “in Friedenszeiten” in erster Linie der Validierung der Filterleistung raumlufttechnischer Anlagen, kann aber auch gut zum Nachweis von Undichtigkeiten von Staubschutzmaßnahmen verwendet werden.

Fig. 15 Luftpartikelmesser “Trotec PS200” [₢ Sebastian Gabriel, ℓ MfG]#
Ein wesentlicher Vorteil der Luftpartikelmessung liegt in der objektiven und schnellen Verfügbarkeit der Ergebnisse. Die Messwerte stehen unmittelbar nach Durchführung zur Verfügung und ermöglichen so eine rasche Einschätzung der Luftqualität und ggfs. Etablierung von Maßnahmen.
Trotz ihrer technischen Aussagekraft hat die Luftpartikelmessung auch gewisse Limitierungen. So erlaubt sie keine Aussage über die infektiologische Relevanz der Luft. Darüber hinaus bietet das Verfahren keine Differenzierung nach der Herkunft der Partikel. Es lässt sich nicht erkennen, ob es sich um anorganische Staubpartikel, Hautschuppen, Textilfasern oder andere Quellen handelt. Für eine mikrobiologische Bewertung muss daher ergänzend eine Luftkeimsammlung erfolgen.
Luftkeimsammlung#
Die Luftkeimsammlung hat das Ziel, mikrobiologische Kontaminationen der Raumluft aufzuspüren. Sie dient demnach dem Nachweis lebensfähiger Organismen, insbesondere potenziell pathogener Mikroorganismen. Die Messgröße ist die Anzahl koloniebildender Einheiten (KBE) pro Kubikmeter Luft.
Zur Durchführung stehen zwei grundlegende Verfahren zur Verfügung:
Bei der aktiven Luftkeimsammlung wird eine definierte Luftmenge (z. B. 1 m³) durch einen Luftkeimsammler auf einen Nährboden geleitet und damit die darin entahltenen Mikroorganismen aufgebracht.
Die passive Sedimentation hingegen nutzt offene Nährbodenplatten, die über einen bestimmten Zeitraum (typisch: 30–60 Minuten) im Raum exponiert werden, um Schwebstoffe absinken zu lassen.
 Ungestörte Luftkeimsammlung mittels Luftkeimsammler
Ungestörte Luftkeimsammlung mittels Luftkeimsammler
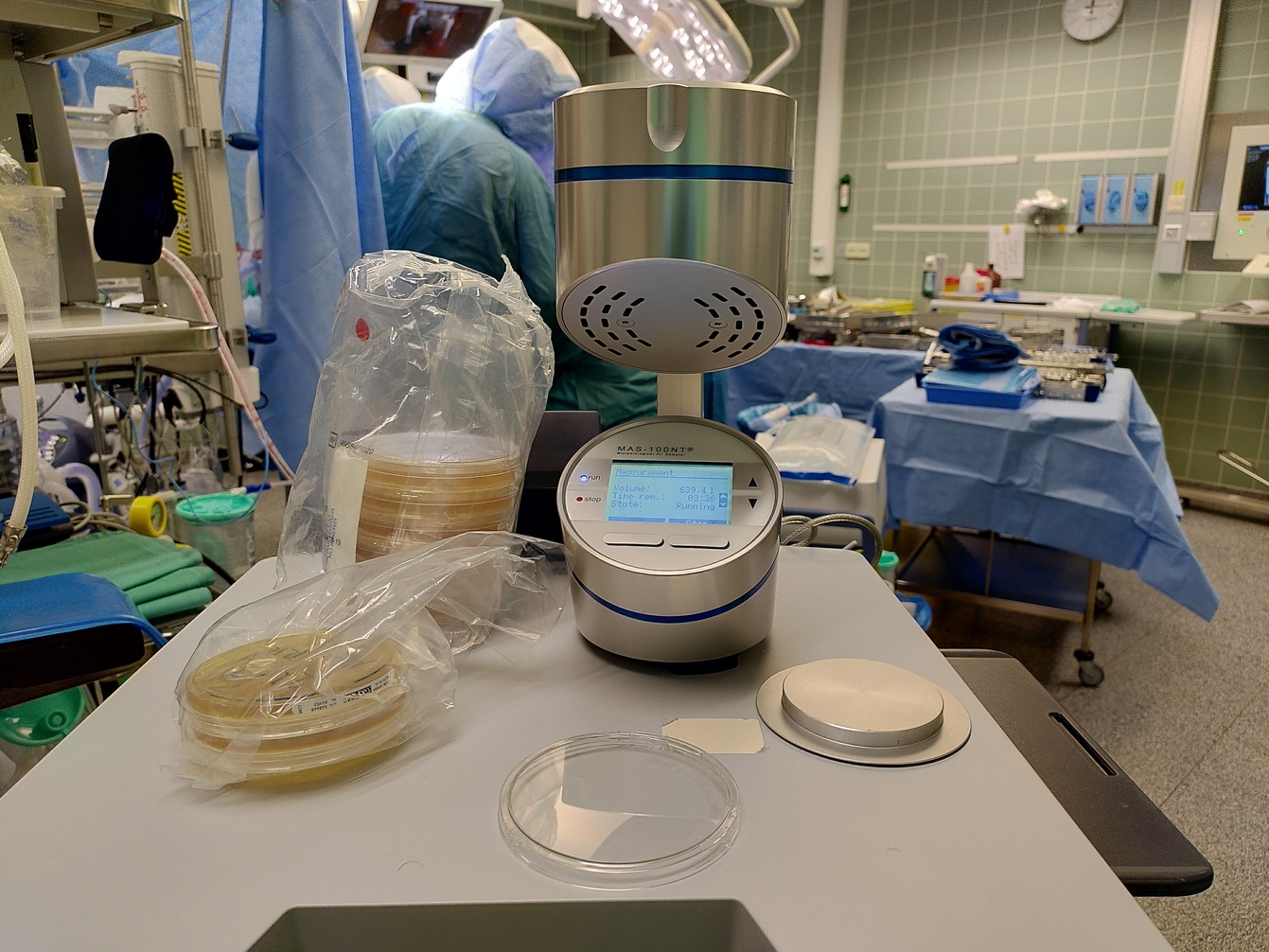 Luftkeimsammlung mittels Luftkeimsammler im laufenden Betrieb
Luftkeimsammlung mittels Luftkeimsammler im laufenden Betrieb
Fig. 16 Luftkeimsammlung: Therorie vs. Realität [₢ Sebastian Gabriel, ℓ MfG]#
Unabhängig von der Sammelmethode werden die Nährböden anschließend in einem Brutschrank inkubiert. Nach der Inkubation werden die Mikroorganismen, die auf dem Nährmedium gewachsen sind, gezählt. Häufig lassen sich durch einen erfahrenen Untersucher schon makroskopisch Rückschlüsse auf die angewachsenen Bakteriengattungen ziehen. Zur genaueren Bestimmung können Kolonien angezüchtet und einer genauen mikrobiologischen Bestimmung zugeführt werden.
Der Erfolg bzw. die Aussagekraft der Luftkeimmessung hängt auch nicht zuletzt von der Auswahl der Nährmedien ab. Auf einem CASO-Agar2CASO-Agar: Casein-Soja-Pepton-Agar wachsen eine große Zahl von Bakterien und kann auch zum Anzüchten von Nachweis von Schimmelpilzen und Hefen eingesetzt werden. Sollen speziell Schimmelpilze und Hefen nachgewiesen werden, eignen sich besonders Malzextrakt-Agar und DG18-Agar3DG18: Dichloran-Glycerol 18%-Agar.
Ein wesentlicher Vorteil der Luftkeimsammlung ist der direkte Nachweis lebeniger, potenziell pathogener, Mikroorganismen in der Raumluft. Im Gegensatz zur Partikelmessung erlaubt diese Methode somit eine mikrobiologische Bewertung der Luftqualität. Die Art der angezüchteten Keime lässt unter Umständen auch Rückschlüsse auf die Quelle zu (Hautflora, Schimmelpilze, …).
Trotz ihrer Relevanz für die mikrobiologische Bewertung der Raumluft ist die Luftkeimsammlung mit mehreren praktischen Einschränkungen verbunden. Wesentlich ist vor allem die zeitliche Verzögerung, da die beprobten Nährböden nach der Luftsammlung typischerweise 72 Stunden oder länger inkubiert werden müssen, bevor eine Auswertung möglich ist (“Zeitung von vorvorgestern”).
Zudem unterliegt das Verfahren einer Reihe von Einflussfaktoren. Dazu zählen Luftbewegungen im Raum, die Anzahl und Aktivität von Personen sowie Umwelteinflüsse wie Temperatur oder Luftfeuchtigkeit – all diese Parameter können das Messergebnis erheblich beeinflussen.
Auch hier ist die Etablierung einer Baseline notwendig, da standardisierte Bedingungen praktisch nur ausserhalb des OP-Betriebs erreicht werden, was dem eigentlichen Zweck, nämlich der Messung der Keimbelastung während des Baustellenbetriebes, widerspricht. Die Luftkeimsammlung liefert somit eher orientierende Aussagen, die kontextabhängig sind um vor allem im Verlauf und anhand der Baseline zu betrachten sind.
Important
Die Partikelmessung ermöglicht die zeitnahe Messung der Belastung durch Partikel, sagt aber nichts über deren infektiologische Bedeutung aus.
Die Luftkeimsammlung ermöglicht den Nachweis lebendiger Mikroorganisen und die Beurteilung der Keimbelastung, jedoch liegt das Ergebnis nur sehr zeitverzögert vor.
Falle: Wasser#
Wasser ist immer für Überraschungen gut und bietet sich als Fallstrick in Bauprojekten an. Ein paar Problemfelder lassen sich jedoch mit etwas Voraussicht entschärfen.
Wassersicherheitsplan#
Bei Neubauprojekten sowieso, aber auch bei Renovierungsarbeiten muss an den Wassersicherheitsplan gedacht werden. Dieser umfasst u.a. die Systembeschreibung, d.h. die Dokumentation aller Anlagenteile des gesamten Gebäudes und muss bei Maßnahmen entsprechend aktualisiert (oder neu erstellt) werden.
Speziell bei Renovierungs-Projekten lohnt es sich, im Rahmen des Wassersicherheitsplans auch eine Nutzungsbewertung von Armaturen etc. durchzuführen, und im Rahmen der Baumaßnahmen ggfs. auch einen Rückbau zu erwirken (“Stehendes Wasser ist schlechtes Wasser”). Dabei muss jedoch auch auf arbeitsmedizinische und arbeitsrechtliche Vorschriften Bedacht genommen werden.
Important
Beim Rückbau von Armaturen ist es essentiell, dass nicht nur die Armatur entfernt wird, sondern auch die nicht mehr genutzte Zuleitung am Strang gekappt wird!
Keine Macht den Blindleitungen!
Leitungen während der Baumaßnahmen#
Im Rahmen von Baumaßnahmen bzw. Stationssperren werden Armaturen nicht mehr regulär benutzt, es kommt zu einem “stehenden Gewässer”, ideale Voraussetzung für die Keimbesiedelung. Idealerweise werden Wasserleitungen während der Baumaßnahmen entleert, jedoch steht dem oft der Bedarf nach “Bauwasser” entgegen. Ist eine anderweitige Versorgung der Baustelle mit Wasser nicht möglich und kann die Leitung daher nicht geleert werden, muss ein Spülplan erstellt werden, der sämtliche Endpunkte (Armaturen) umfasst, um einer Besiedelung des Brackwassers entgegenzuwirken.
Neue Leitungen und Armaturen#
Werden neue Wasserleitungen gelegt, sollen diese solange wie möglich trocken bleiben. Sobald sie geflutet werden, muss eine regelmäßige Spülung (Spülplan) erfolgen (und dokumentiert werden).
I.d.R. müssen vor Inbetriebnahme und als Voraussetzung der sanitätsrechtlichen Betriebsbewilligung Wasserproben entnommen werden. Es empfiehlt sich hierbei, auch von der, baulich vielleicht nicht betroffenen, Zuleitung und aus anderen, auch nicht betroffenen Strängen, Proben zu Vergleichszwecken abzunehmen. Häufig sind neue Leitungen bereits bei Einbau durch unsachgemäße Lagerung kontaminiert und stellen somit einen Bau-Mangel dar.
Fazit und Take Home Message#
Synopsis
Multidiziplinäre Herausforderung
Aber: Hygieneteam ist Pflicht!
Planung
Raumklassifizierung – H 6020, ÖGHMP, MA 15 etc.
3D-Planung!
Nebenräume!
Iterative Planung während Baufortschritt
Kein Plan überlebt Feindkontakt – Zwischendecke!
Betriebsfeuerwehr
Notfallkonzepte
Kommunikation! – Baustellentelefon
Luftmessung:
Strukturiert, konsistent, Baseline
zeitnah vs. Keimlast
Wasser
Feind: Stehendes Wasser. Zuleitung am Strang kappen, Spülplan etc.
Ein Bauprojekt im Krankenhausbetrieb ist ein vielschichtiges Projekt, bei dem Hygiene, Technik, Organisation und Kommunikation ineinandergreifen. Das Hygieneteam spielt dabei eine zentrale Rolle – nicht nur als gesetzliche Anforderung, sondern auch als praktische Notwendigkeit. Digitale Planungswerkzeuge, strukturierte Notfallkonzepte, konsequente Luftüberwachung und ein intensiver Dialog aller Beteiligten mit klaren Kommunikationsstrukturen und einem verständnis- und respektvollen Umgang miteinander bilden das Fundament für ein erfolgreiches Projekt.
Literatur#
- 🕮 DGKH EGR 2021
Bauliche und funktionelle Anforderungen an Eingriffsräume. Sektion Krankenhausbau und Raumlufttechnik der Deutschen Gesellschaft für Krankenhaushygiene. Hygiene & Medizin , Jahrgang 46, 4/2021. https://www.krankenhaushygiene.de/pdfdata/leitlinien/DGKH_LL_Eingriffsräume_HM_4_21.pdf
- 🕮 DGKH RLT 2023
Krankenhaushygienische Leitlinie für die Planung, Ausführung und Überwachung von Raumlufttechnischen Anlagen für OP-Bereiche und Eingriffsräume. Deutsche Gesellschaft für Krankenhaushygiene. Hygiene & Medizin, Volume 48, 10/2023. https://www.krankenhaushygiene.de/pdfdata/244_253_DGKH_LL_RLTA_HM_10_23.pdf
- 🕮 KAGES FRL 06 v7.0
Fachrichtlinie Nr. 06: Allgemeine Hygiene-Richtlinien für Baumaßnahmen in Krankenhäusern. Version 7.0. Institut für Krankenhaushygiene und Mikrobiologie. https://www.krankenhaushygiene.at/fachrichtlinien
- 🕮 KRINKO pOP WI 2018
Prävention postoperativer Wundinfektionen. Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut. Bundesgesundheitsbl 2018, 61:448–473 https://doi.org/10.1007/s00103-018-2706-2
- 🕮 MA15 HRL 28
Anforderungen an OP-Räume, Eingriffsräume und Behandlungsräume invasiv. Arbeitskreis für Hygiene in Gesundheitseinrichtungen des Magistrats der Stadt Wien, MA 15 – Gesundheitsdienst der Stadt Wien https://www.wien.gv.at/gesundheit/strukturen/hygiene/pdf/hygiene-nr28.pdf
- 🕮 NOELR LeitHoHy
Leitfaden Hochbau und Hygiene Planung, Errichtung und Betrieb von NÖ Krankenanstalten. Amt der NÖ Landesregierung, Abteilung Landeshochbau (BD6), 3109 St. Pölten, Landhausplatz 1, Haus 7.214 sowie Abteilung Gesundheitswesen (GS1), 3109 St. Pölten, Landhausplatz 1, Haus 15b.517. https://www.noe.gv.at/noe/Gesundheitseinrichtungen/Leitfaden_Hochbau_und_Hygiene_Errichtung_Betrieb_KA.pdf
- 🕮 OeNORM H 6020:2024-03
Lüftungstechnische Anlagen für medizinisch genutzte Räume. Projektierung, Errichtung, Betrieb, Instandhaltung, technische Kontrollen und Hygienekontrollen. Ausgabe: 2024-03-01. Austrian Standards International. Standardisierung und Innovation. Heinestraße 38, 1020 Wien
- 🕮 OeGHMP RLT 2024
Hygiene-Anforderungen an lüftungstechnische Anlagen für Operationsräume in Gesundheitseinrichtungen. Positionspapier der Österreichischen Gesellschaft für Hygiene, Mikrobiologie und Präventivmedizin (ÖGHMP). Hygiene & Medizin, Volume 49, 1–2/2024. https://www.oeghmp.at/media/8_16_oeghmp_positionspapier_hm_12_24.pdf